Влияние электромагнитного излучения мобильного телефона на артерии головного мозга
В статье проведен анализ воздействия электромагнитного излучения работающего в режиме разговора мобильного радиотелефона на тонус средней и передней мозговых артерий. Среди исследуемых 80 добровольцев спазм в бассейне указанных мозговых артерий возник более чем в 88% случаях. Показаны и детально проанализированы динамические изменения линейной скорости кровотока и индекса резистентности в каждом из бассейнов внутримозговых артерий при разговоре по мобильному радиотелефону длительностью 7 минут.
Ключевые слова: электромагнитное излучение, средняя мозговая артерия, передняя мозговая артерия.
Быстрое развитие технического прогресса последних десятилетий привело к резкому ухудшению техногенной обстановки в крупных населенных пунктах, что в наши дни заставляет на всех уровнях активно обсуждать тему экологии организма и головного мозга.
Неблагоприятное воздействие электромагнитных излучений (ЭМИ) на здоровье организма человека изучено достаточно хорошо, в том числе и на больших статистических выборках в различных странах [1]. Доказано, что технопатогенным излучениям наиболее подвержен мозг человека, в результате чего в организме сначала развиваются функциональные нарушения, а затем уже и более серьезные изменения (инсульт, инфаркт, онкологические заболевания и т.д.) [1]. В 2011 году Всемирная организация здравоохранения и Международное Агентство по изучению рака отнесли мобильные телефоны к потенциальным канцерогенам группы 2В [2].
Крупное статистическое исследование в Великобритании подтвердило, что число людей с выявленной опухолью мозга за последние 30 лет увеличилось почти на 50% [3]. В одном из самых крупных исследований (Международное сотрудничество Interphone – 12800 пациентов из 13 стран) была показана прямая зависимость развития глиомы и ЭМИ от мобильных телефонов.
Известно, что использование телефона в режиме разговора более 10 минут в сутки приводит к повышению температуры подкожно-жирового слоя облучаемого участка на 4-5 градусов по Цельсию [4]. Наконец, доказано, что мобильные телефоны оказывают вредное воздействие на эндокринную и иммунную системы ребенка, вызывая головные боли, а также провоцируя ослабление памяти и изменение структуры сна [3-5].
В различных исследованиях изучается влияние ЭМИ на психоэмоциональный статус человека, на корреляцию между продолжительностью телефонного разговора и развитие возможного онкологического процесса и т.д. Но ни в одной из найденных работ не было показано влияние ЭМИ на магистральные интракраниальные артерии. Известно, что стойкий спазм мозговых сосудов вызывает упорные головные боли, снижает работоспособность, вызывает раздражение, утомляемость и нарушение сна [3-5].
Цель исследования: изучить влияние ЭМИ мобильного телефона стандарта GSM в режиме разговора на резистентность магистральных артерий головного мозга.
Определение болезни. Причины заболевания
Синдром беспокойных ног — это неврологическое расстройство, при котором возникающие неприятные ощущения в ногах (реже — в руках) вызывают непреодолимую потребность двигать конечностями. Жжение, покалывание и мурашки возникают во время покоя, особенно в лежачем положении, в вечернее и ночное время. При движении эти симптомы уменьшаются или полностью пропадают.
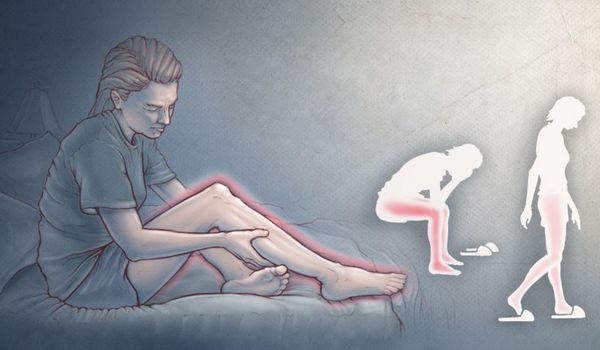
Данное расстройство также носит название «синдром Уиллиса — Экбома» или «синдром Витмака — Экбома» в честь авторов, изучавших его. Впервые основные признаки синдрома в медицинской практике в 1672 году описал выдающийся английский врач, анатом, невролог и физиолог Томас Уиллис. В 1861 году немецкий клиницист Теодор Витмак также описал симптоматику синдрома, дав ему название «Anxietas tibiarum» — «беспокойство ног» [4] .
Окончательно термин «синдром беспокойных ног» в середине XX века ввёл шведский невролог Карл Аксель Экбом. Доктор заметил, что у многих пациентов с этим расстройством были родственники, которых беспокоили такие же неприятные ощущения в ногах и руках в состоянии покоя. Это позволило ему первым предположить, что в генезе заболевания есть наследственные факторы.
По данным исследований, распространённость синдрома составляет 2,5-15 % [5] . Чаще он встречается у пациентов среднего и пожилого возраста, хотя он может возникнуть у людей в любом возрасте. Женщин он беспокоит чаще, чем мужчин [6] .
Примерно в половине случаев синдром беспокойных ног является первичным, т. е. самостоятельным наследственно детерминированным заболеванием, в развитии которого участвует несколько генов. Во второй половине случаев синдром вторичен, т. е. возникает как проявление другого особого состояния или болезни:
- дефицита витаминов группы B, а также магния, тиамина и железа (например при анемии );
- тяжёлой почечной недостаточности;
- поражения артерий и вен ног ( хронической венозной недостаточности и др.);
- сахарного диабета;
- амилоидозе;
- полиневропатии; ; ; ; ;
- поражения спинного мозга вследствие травм;
- заболеваний щитовидной железы ( гипотиреоза , тиреотоксикоза и др.); ;
- беременности [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы простудного насморка
Вирусный и острый катаральный ринит развивается в три этапа, с характерной симптоматикой для каждого 2 :
1. Возникают неприятное напряжение и зуд в носу, которые сопровождаются чиханием. Появляются водянистые выделения из носа, как защитная реакция слизистой на некомфортные атмосферные условия или проникновение вирусов. А также повышенная температура, головная боль, общая слабость.
2. Образуется отек слизистой, поэтому затрудняется носовое дыхание, появляется гнусавость голоса. Снижается восприятие запахов, вплоть до аносмии (потери обоняния). Стабильно держится повышенная температура, вялость, сонливость.
3. Сохраняется заложенность носа, особенно в ночные часы, из-за чего нарушается сон. Изменяется цвет и консистенция назальных выделений (они становятся густыми, приобретают желто-зеленоватый оттенок). Трудноотделяемый экссудат вызывает заложенность в ушах при высмаркивании, умеренную головную боль.

При своевременной грамотной терапии простудный насморк проходит за 7-10 дней. Пренебрежение лечением приводит к распространению воспаления в носовые пазухи, слуховую трубу, бронхи. Соответственно, развиваются такие осложнения, как риносинусит, отит, бронхит.
Панические атаки и симптомы
Довольно часто паническое расстройство маскируется под другие заболевания, что затрудняет быструю диагностику недуга. Больные испытывают те же ощущения, которые появляются при реальных неврологических, сердечно-сосудистых и прочих серьезных патологиях.
Человек, который совсем недавно подвергся паническому расстройству, как правило, не знает о нем, поэтому часто обращается за помощью к докторам различных специализаций. Больному назначают разные обследования организма, и в итоге выясняется, что патологии внутренних органов у него отсутствуют, но, несмотря на это, симптоматика несуществующего заболевания продолжается, со временем даже усиливаясь. В этом случае можно говорить о наличии панической атаки или панического расстройства.
Признаки панической атаки

Признаки этого недуга в большинстве случаев носят ярко выраженную физическую характеристику, симптомы схожи с сердечным приступом, поэтому многие больные предполагают патологию сердца. Однако даже сильные вегетативные проявления в этом случае являются следствием нарушений функций нервной системы и головного мозга.
Основные симптомы панической атаки являются приступы тревожности, которые сопровождаются вегетативными нарушениями (учащенное сердцебиение, озноб, потливость). С повышением уровня тревоги часто нарушаются и физиологические параметры организма, которые носят ситуационных характер.
Выраженность тревоги варьируется от состояния внутреннего напряжения до ярко выраженной паники и страха смерти. Средняя продолжительность приступа — 15-30 минут. Тревожность достигает максимума в первые 5-10 минут и проходит так же внезапно, как и началась.
Иногда паническая атака развивается на фоне ситуаций, дискомфортных для человека: пребывание в толпе или в замкнутом пространстве.
У одних людей приступы возникают несколько раз в сутки, у других — 1-2 раза в месяц. Паническая атака чаще возникает в дневное время. Ночами приступы тревожности чаще беспокоят волевых людей, которые контролируют свои чувства во время бодрствования.
Что болит в боку слева и о чем это говорит
1. Физиологическая боль в левом боку. Пожалуй, самый «безобидный» сигнал от тела. Физиологическая боль может возникнуть в результате бега. Селезенка переполняется кровью и давит на собственную оболочку, это и вызывает боль. Именно поэтому необходимо тщательно разминаться перед бегом и сохранять ровное дыхание во время активности. Бояться такой боли не стоит, просто остановитесь и отдышитесь, а когда боль стихнет, вернитесь к тренировке, немного снизив темп.
2. Кишечник. Причин для боли в кишечнике слева может быть множество: кишечная инфекция, колика, рост новообразование, синдром раздраженного кишечника. Если боль носит разовый характер и проходит сама через пару дней, беспокоиться не стоит. Если же боль продолжается больше двух дней, становится постоянной и мешает нормальной жизни, нужно обратиться к врачу и пройти обследование.
3. Поджелудочная железа. Ноющая боль в левом боку постоянна и усиливается после приема пищи? Это может быть симптомом хронического панкреатита, то есть воспаления поджелудочной железы, возникающего многократных повреждений органа. Если подобная боль возникла впервые, но сохраняется несколько дней, нужно провести обследование на выявление острого панкреатита.
4. Желудок. Большая часть желудка расположена в левой половине брюшной полости, поэтому боль, связанная с этим органом, чаще возникает слева. Острая боль вверху живота может сигнализировать о гастрите или язвенной болезни. Она может возникнуть как у взрослого, так и у ребенка. Поэтому если ребенок жалуется на боль в левом боку, его нужно срочно показать врачу.
5. Почки. При заболеваниях, связанных с выделительной системой, боль часто ощущается в области поясницы. Сильную боль, которая распространяется вниз по мочеточнику и до промежности, может вызвать почечная колика, возникшая при попадании камня в мочеточник. Если боль тупая, ноющая, отдает в низ живота, это может быть симптомом пиелонефрита.
Помните, что точный диагноз сможет поставить только специалист на основе ваших жалоб и результатов дополнительных обследований и анализов. Не стоит паниковать при разовом появлении боли, с ней может столкнуться любой человек. Однако если боль сопровождается дополнительными симптомами, то стоит обратить на нее более пристальное внимание.
Вопрос №7. Как мы можем вам помочь справиться с головной болью?
- Обследовать согласно методам доказательной медицины — провести осмотр и назначить дополнительное обследование — МРТ, КТ, УЗИ сосудов головы и шеи, ЭКГ, анализы.
- Назначить консультации смежных специалистов при необходимости — окулиста, кардиолога, нефролога и других.
- Поставить точный диагноз и установить причину боли — по результатам обследования вы получаете заключение невролога-эксперта и консультацию, что означают изменения в данных обследования.
- Назначить грамотное лечение — соответственно вашему состоянию и сопутствующим заболеваниям.
Если голова болит часто и подолгу, не стоит это игнорировать. Причина может быть серьезной. Не затягивайте визит к врачу. Позвоните нам и запишитесь к неврологу на ближайшее время.