ЭЭГ видеомониторинг ночной или дневной?
Электроэнцефалография (ЭЭГ) относится к высокоинформативным методикам диагностирования патологических состояний нервной системы. В ее основе лежит запись биоэлектрических потенциалов коры головного мозга (ГМ).
Ночная ЭЭГ назначается в случаях, когда результаты стандартной интериктальной (рутинной) ЭЭГ не позволяют установить диагноз, несмотря на наличие специфической симптоматики. Актуален данный вариант исследования в качестве методики дифференциальной диагностики эпилептических и психогенных судорожных состояний, определение которых иными способами невозможно.
Показания
ЭЭГ достаточно широко применяется для диагностики психических, неврологических и психоневрологических заболеваний, входит в программу скрининговых обследований при прохождении медкомиссии.
Электроэнцефалографию назначают при подозрении на такие заболевания, как 1 :
- эпилепсия;
- судороги в анамнезе;
- вегетососудистая дистония;
- задержка речевого развития, заикание;
- воспалительные, токсические и дегенеративные поражения головного мозга;
- черепно-мозговые травмы;
- сосудистые патологии и нарушения кровообращения;
- опухолевые процессы в головном мозге.
Также ЭЭГ может быть назначена лечащим врачом при жалобах пациента на:
- хронические головные боли, в том числе мигренеподобные;
- головокружения и частые обмороки;
- нарушения сна, бессонницу или беспричинные пробуждения по ночам.
Абсолютных противопоказаний к проведению ЭЭГ нет. Однако обследование может быть затруднено в следующих ситуациях:
- выраженное психомоторное возбуждение пациента;
- психические заболевания в стадии обострения;
- открытые травмы на голове в области проведения исследования.
Рутинная ЭЭГ vs длительная ЭЭГ с видео
Для оценки функции мозга и регистрации патологических очагов всегда использовался метод электроэнцефалографии (ЭЭГ), где через электроды определяется биоэлектрическая активность церебральных структур. Цель обследования при подозрении на эпилепсию — точно выявить те изменения, которые дают эпилептизированные нейроны — клетки мозга с нестабильными мембранами, в которых возникают лишние, патологически усиленные синхронные электрические разряды.
Но обычная рутинная ЭЭГ не всегда отвечает на все вопросы. Есть данные, что для выявления эпиактивности ее ценность не превышает 40%. Значительно больше дает продолженная, длительная запись ЭЭГ с одновременной регистрацией видео, во время которой синхронно фиксируются все двигательные проявления. Обследование проводится как в дневное время, так и во время ночного сна (в зависимости от показаний).
Синхронная запись ЭЭГ с видео позволяет зафиксировать события, сопоставить их с картиной ЭЭГ и понять, являются ли они эпилептическими. Таким образом, возникает более целостное восприятие клиники и электроэнцефалографических паттернов.
О производителе
Научно-медицинская фирма « Нейротех» более 25 лет разрабатывает и выпускает надежные электроэнцефалографы экспертного класса.
Документы, подтверждающие качество поставляемой продукции:
- Регистрационное удостоверение Федеральной службы по надзору в сфере здравоохранения и социального развития.
- Декларация о соответствии.
- Сертификат соответствия.






Проведение ЭЭГ

Исследование может проводиться как в фазе бодрствования, так и в фазе сна. Второй вариант предпочтителен для маленьких детей, а также позволяет получить больше информации при диагностике некоторых заболеваний. Как именно будет осуществляться процедура, определяет врач. ЭЭГ может проводиться как в дневное, так и в ночное время.
К голове пациента присоединяют электроды, фиксируя их с помощью специальной шапочки. Детям обычно достаточно 12 электродов, взрослым необходимо 21. Пациент сидит в кресле или лежит на кушетке. Врач может находиться в кабинете или за его пределами – тогда он общается с пациентом с помощью микрофона.
Электроды присоединяются к электроэнцефалографу, который будет отправлять полученную информацию на компьютер. Сигналы от мозга пациента изображаются на мониторе в виде кривой линии, изучая которую, врач сразу может оценить активность нейронов и состояние мозга, а также выявить нарушения. Однако результаты ЭЭГ будут готовы не сразу, так как доктору необходимо будет расшифровать и изучить все показатели, помимо вышеперечисленных.
Колебания, которые записывает электроэнцефалограф, также называют волнами. Выделяют альфа-, бета, дельта-, тета-, мю-волны. В норме альфа-ритм не должен превышать 100 мкВ, бета – 30 Гц, дельта – 4 Гц, тета – 7 Гц, мю – 13 Гц. В фазах сна и бодрствования эти показатели различны – когда человек спит, то ритм ниже.
Если процедура проводится с целью диагностики эпилепсии, во время нее могут осуществляться различные тесты:
- воздействие на пациента громким звуком;
- фотостимуляция (воздействие ярким светом);
- гипервентиляция (пациента просят глубоко дышать).
Процедура длится от 30-45 минут до 6 часов.
Принцип действия процедуры
- выявить патологические процессы в головном мозге, их степень, характер и локализацию;
- оценить смену фаз сна и бодрствования;
- определить участки головного мозга, отвечающие за начало приступов эпилепсии;
- проследить за работой мозга между приступами судорог;
- выявить причины обмороков, панических атак, кризов;
- отслеживать течение заболевания в динамике;
- оценить эффективность назначенных лекарственных препаратов;
- уточнить диагноз (если другие методы диагностики не показали нарушений при наличии симптомов).
Дополнительно пациенту могут потребоваться такие исследования, как компьютерная томография и магнитно-резонансная томография.
Механизмы нейропластичности
При инсульте происходит острое нарушение кровоснабжения головного мозга (либо в результате закупоривания сосуда тромбом — ишемический инсульт, либо в результате кровоизлияния — геморрагический). Так как вместе с кровью к нейронам перестаёт поступать всё, что необходимо им для жизнедеятельности, участки мозга, где остановилось кровообращение, отмирают. И если это зоны, отвечающие за двигательную активность — например, моторная область коры, то у больного возникает гемипарез, снижение силы мышц одной стороны тела, или гемиплегия, полный паралич половины тела.
Восстановление двигательной функции осуществляется в основном за счет механизмов нейропластичности — способности мозга изменяться под действием опыта: устанавливать новые связи между нейронами, разрушать старые и ненужные, восстанавливать утраченные после повреждения. В данных процессах принимают участие не только нейроны, но и клетки нейроглии, а также сосудистая система [17]. Также изменяется активность синапсов и их количество [18]. Для активации данных механизмов в медицине применяется двигательная реабилитация. Однако у пациентов с параличом или высокой степенью пареза осуществление реальных движений невозможно, поэтому прибегают к тренировкам с ИМК, основанном на воображении движений. При представлении движений активируются те же зоны мозга, которые также участвуют в подготовке реального действия и в его совершении, вследствие чего такая нейрореабилитация становится реальной [19].
Благодаря таким реабилитационным тренировкам происходит перестройка нейронов вокруг повреждённой области: увеличивается объём серого вещества в двигательной зоне мозга, а соседние участки берут на себя утраченные функции [20]. Двигательные области неповреждённого полушария также участвуют в этом процессе.
Эффективность этих занятий может быть повышена за счёт использования биологической обратной связи — зрительной или тактильной — когда пациент видит на экране монитора, насколько хорошо он справляется с заданием (воображением движения конечности), или когда он чувствует вибрацию от специального прибора при успешном выполнении задачи.
Также существуют системы, дающие двигательную обратную связь: например, когда человек воображает движение правой ноги, приводя её в движение специальным механизмом. По такому принципу работает система «Биокин» (ООО «Косима»), разработанная под руководством Герасименко Ю.П. (Институт физиологии им. И.П. Павлова РАН) (рис. 4) [21]. Она включает в себя обратную связь, функциональную электростимуляцию (ФЭС) и чрескожную электростимуляцию спинного мозга (ЧЭССМ), что делает её высокоэффективным инструментом в области нейрореабилитации нижних конечностей [22].

Рисунок 4. Биокин. Комплекс для нейрореабилитации нижних конечностей, основанный на применении ИМК с обратной связью, ФЭС (функциональной электростимуляции) и ЧЭССМ (чрескожной электростимуляции спинного мозга).
Такие системы позволяют замкнуть сенсомоторную петлю: от посылаемого мозгом эфферентного (исходящего) сигнала двигательной активности к афферентному (приходящему) сигналу о сенсорной обратной связи (рис. 5) [23].
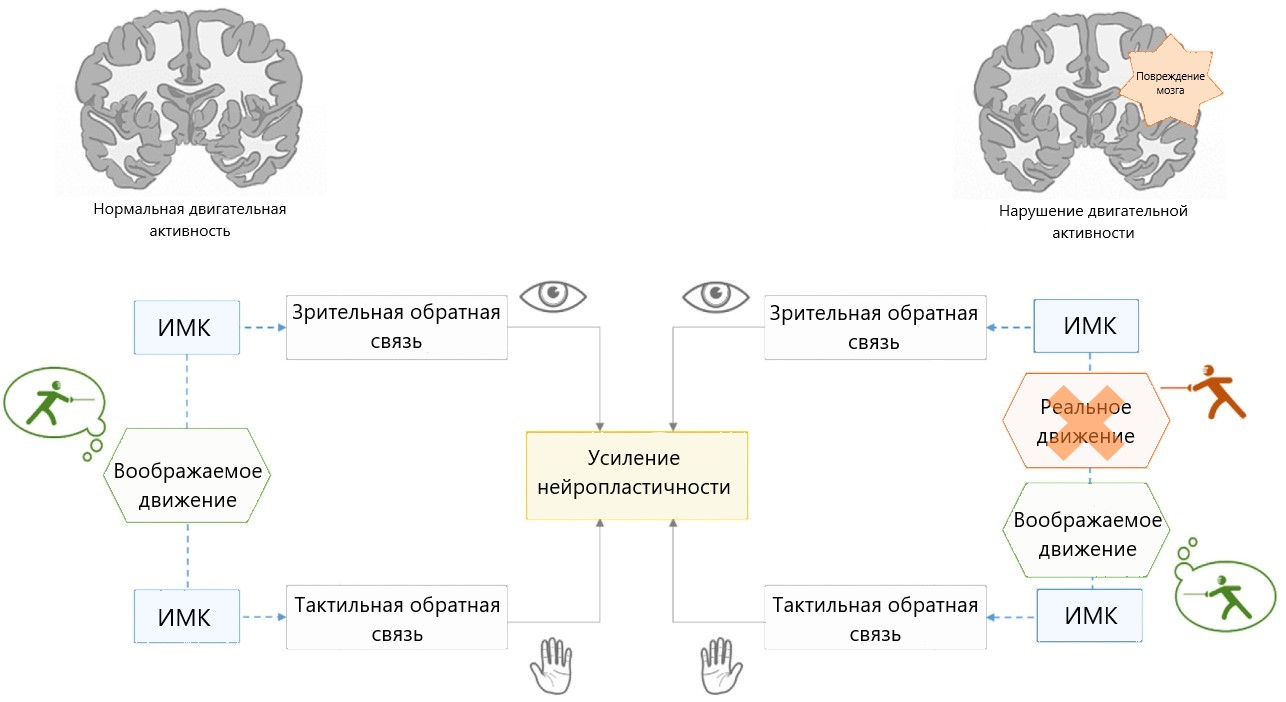
Рисунок 5. Нейропластичность, вызываемая использованием ИМК, основанном на воображении движений. При повреждении моторных областей коры реальное движение становится невыполнимым, поэтому для активации процессов нейропластичности остаётся только возможность воображения движений. Использование ИМК со зрительной и тактильной обратной связью обеспечивает усиление этих процессов.
Данный механизм реабилитации может объяснить концепция пластичности Хебба: при одновременной активации двух связанных друг с другом нейронов усиливается их синаптическое взаимодействие, что приводит к более надёжному контакту между ними (рис. 6). Если предположить, что передача сигнала от моторной коры головного мозга к мышцам конечностей была нарушена из-за инсульта или травмы, то одновременная активация сенсорной и моторной коры может усиливать ранее неактивные контакты между нейронами за счет пластичности и таким образом вести к восстановлению двигательной функции конечностей [24].
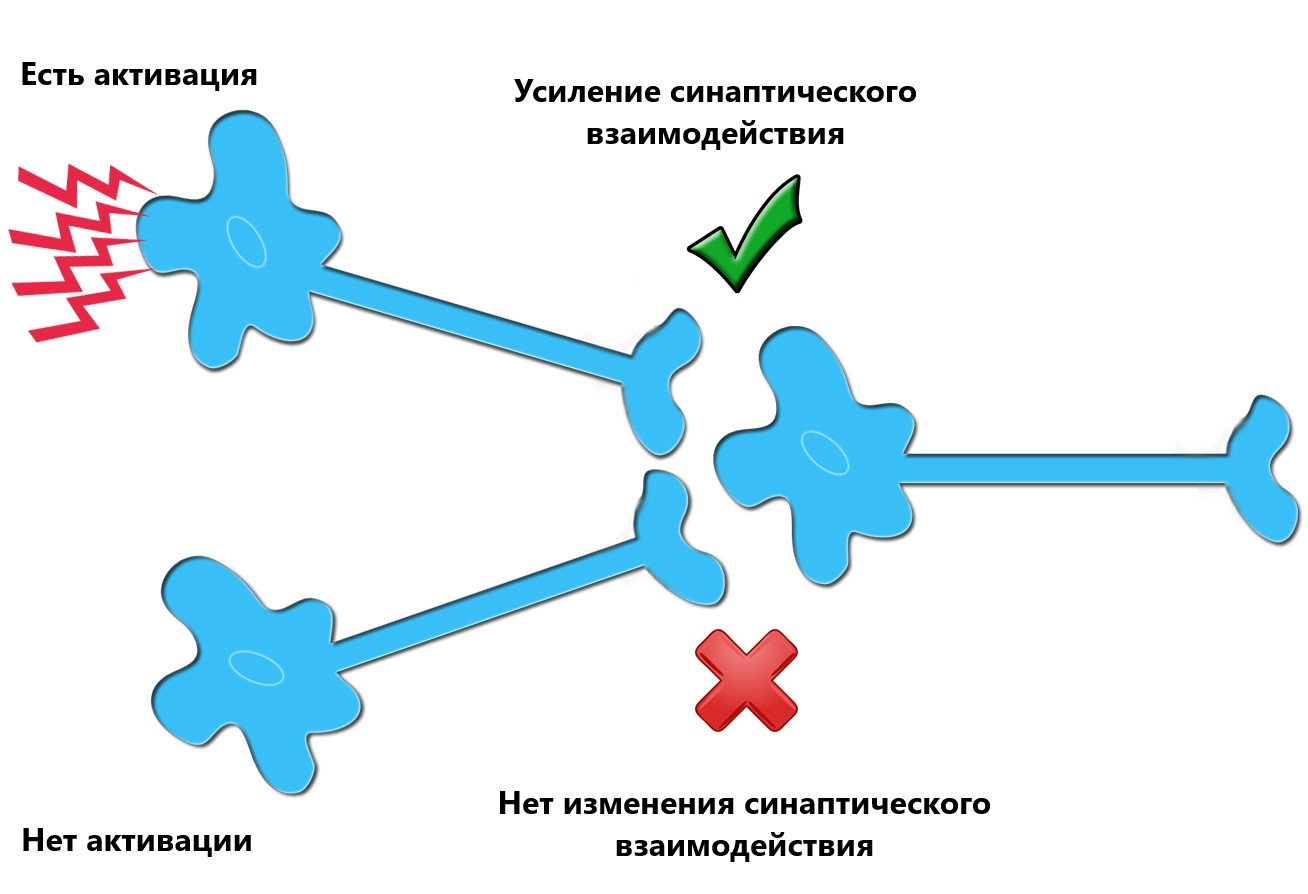
Рисунок 6. Механизм пластичности Хебба. Усиление синаптического взаимодействия между двумя нейронами происходит из-за повторяющейся стимуляции постсинаптической клетки пресинаптической клеткой.
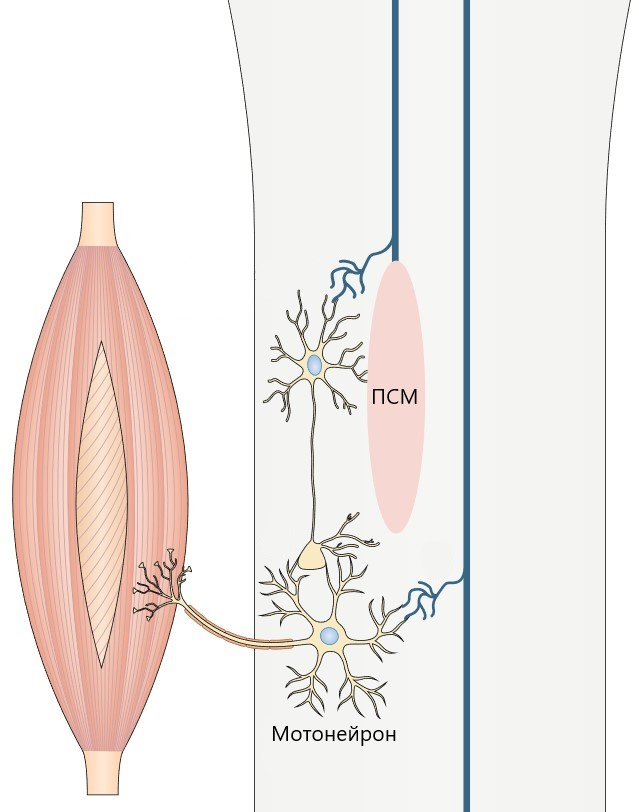
Рисунок 7. Образование новый нейронных связей в области повреждения спинного мозга (ПСМ).
При восстановлении двигательной функции после травмы спинного мозга задействованы те же механизмы нейропластичности. При таком повреждении часть нервных волокон, в том числе двигательных, оказывается прервана, что вызывает паралич конечностей, а часть сохраняет свою целостность. Благодаря этому при проведении нейрореабилитации существует возможность активации процессов нейропластичности: неповреждённые волокна образуют синаптические связи с двигательными нейронами (мотонейронами), которые, в свою очередь, передают сигнал мышцам (рис. 7) [25].
Для увеличения эффективности нейрореабилитации при помощи ИМК часто дополнительно используют функциональную электростимуляцию мышц (ФЭС). Она обеспечивает сокращение мышцы в тот момент, когда пользователь воображает движение с участием этой мышцы (рис. 8) [26]. Это приводит к усилению нейропластичности по механизму Хебба: происходит одновременная активация моторных областей головного мозга, передающих сигнал мотонейронам спинного мозга, и чувствительных нейронов, активируемых сокращающейся под влиянием ФЭС мышцей, что замыкает сенсомоторную петлю.
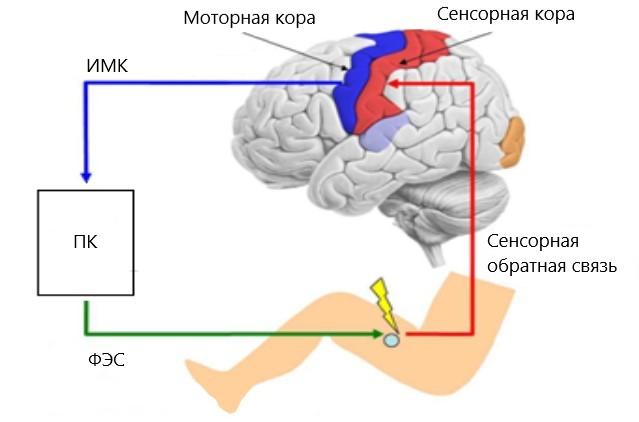
Рисунок 8. Система ИМК-ФЭС. При воображении движений сигнал из моторной коры обрабатывается компьютером (ПК) и передаётся к прибору функциональной электростимуляции (ФЭС), который вызывает сокращение соответствующей мышцы. Далее сигнал от мышцы передается в сенсорную кору, обеспечивая обратную связь.
Фотогалерея палаты



Пациенты по предварительной записи приходят в клинику. Вас встретит администратор и проводит в отдельную звукоизолированную палату, в которой будет проводиться видео-ЭЭГ-мониторинг. Специалист проведет консультацию, задаст вопросы о принимаемых препаратах, жалобах, как протекает заболевание, затем наденет на голову электродную шапочку или выполнит поклейку коллодиевых электродов. Запись ЭЭГ проводится по следующей схеме – записываются данные в режиме бодрствования до сна, во время сна и после сна. Также до и после сна проводятся функциональные пробы (гипервентиляция – проба с глубоким дыханием и ритмическая фотостимуляция).
В зависимости от состояния и потребностей у детей последовательность проведения видео-ЭЭГ-мониторинга может несколько изменяться. Исследование может выполняться без сна или только во сне. При проведении мониторинга пациент может чувствовать себя свободно – играть, смотреть телевизор, читать книги. Следуйте рекомендациям и указаниям медицинского персонала. Родители ребенка или сопровождающие обязаны контролировать поведение исследуемого. Нужно следить за тем, чтобы пациент был в поле видимости видеокамеры, не попадать в зону видеофиксации во время приступа. При возникновении приступа необходимо нажать на кнопку, которая отметит событие на записи, и сообщить врачу о том, что у пациента приступ, также будет необходимо описать приступ в выданном в начале исследования специальном листе отметки пароксизмальных состояний и указать примерное время. После окончания видео-ЭЭГ-мониторинга шапочка или электроды снимаются. Вы можете возвращаться домой.
В каких случаях назначают ЭЭГ?
После беседы с пациентом и изучения истории болезни специалист принимает решение о назначении энцефалографии. Обычно показаниями к ЭЭГ являются частые головные боли, проблемы со сном, обмороки, быстрая утомляемость и хроническая усталость.

Ухудшение самочувствия может быть признаком нарушений в функционировании головного мозга. Вышеперечисленные недомогания нередко возникают из-за:
- вегетососудистой дистонии;
- нарушений работы сердца;
- патологии сосудов шеи и головы;
- воспалительных процессов при менингите и энцефалите;
- эндокринных нарушений;
- злокачественных или доброкачественных новообразований.
Для пациентов, страдающих эпилепсией, перенесших нейрохирургические оперативные вмешательства и травмы головы, ЭЭГ-мониторинг является обязательным.
Расшифровка результатов ЭЭГ
При интерпретации результатов энцефалограммы головного мозга учитываются возраст обследуемого, наличие сопутствующих патологий и противопоказаний.
Постоянное присутствие альфа-ритма в лобной доле головного мозга.
Выявление разницы между полушариями до 35%.
Обнаружение разброса частот.
Отклонения амплитуды: ниже 25 мкВ и выше 95мкВ.
Непроходящее нарушение волновой синусоидальности.
Асимметричность полушарий может быть вызвана злокачественным новообразованием или инсультом.
Черепно-мозговую травму или повреждение мозга можно заподозрить при высоких частотах.
У детей расшифровка результатов имеет особенности, так как формирование активности мозга завершается только к 18 годам. Ее лучше доверить специалистам.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.












