Желчный пузырь — это не жизненно важный орган. Если его удалить, его функции возьмут на себя другие органы: без желчного пузыря можно жить полноценной жизнью. Но после операции нужно будет следовать некоторым правилам.

Удаление желчного пузыря или холецистэктомия остаётся одним из распространённых методов лечения холецистита — осложнения желчнокаменной болезни. Только в России проводится 250 000 таких операций в год. Желчный пузырь — это не жизненно важный орган. Если его удалить, его функции возьмут на себя другие органы: без желчного пузыря можно жить полноценной жизнью. Но после операции нужно будет следовать некоторым правилам.
Какие функции выполняет желчный пузырь?
В нем хранится желчь, необходимая для пищеварения. Печень постоянно выделяет желчь, которая затем попадает в желчный пузырь и хранится там между приёмами пищи. Когда еда попадает в организм, желчный пузырь выделяет порцию желчи, которая растворяет полученный с едой жир.
После удаления желчного пузыря, печень продолжит выделять желчь, но накапливаться ей будет негде: организм не сможет эффективно переваривать жирную пищу. Через три-четыре месяца печень перестроится и начнёт выделять желчь порционно. Во время этой перестройки важно следить за питанием, тогда этот процесс пройдёт без болей и осложнений.
Как проходит реабилитация?
Восстановление организма после удаления желчного пузыря состоит из трёх компонентов:
- Лекарственная терапия. Чаще всего назначают гепатопротекторы, однако все связанные с медикаментами вопросы лучше уточнять у врача-гастроэнтеролога;
- Гимнастика для передней брюшной стенки. Включает в себя самостоятельные или групповые занятия в группах здоровья при поликлинниках;
- Диетотерапия. Важнейший компонент реабилитации.
Диетотерапия
На время адаптации организма после удаления желчного пузыря пациентам назначают диету №5 по Певзнеру.
- Нежирная говядина и птица;
- Лещ, хек, судак, навага и треска;
- Крупы (за исключение бобовых);
- Макароны из твёрдых сортов;
- Овощи, кроме чеснока, лука, редиса, салата, шпината и щавеля;
- Некислые фрукты и ягоды;
- Вчерашний хлеб, сухари;
- Варенье, мёд, пастила, зефир и мармелад (до 70 грамм в сутки);
- 1 яйцо в сутки, нежирные молочные и кисломолочные продукты;
- Отвары трав и шиповника, цикорий, некрепкие чай и кофе;
- Растительное и сливочное масло в небольшом количестве.
Эти продукты разрешено варить, запекать и тушить, запрещено жарить. Все блюда подаются в тёплом виде, с умеренным количеством специй. Желательно дробное питание небольшими порциями 4-6 раз в день. Остальные рекомендации совпадают с обычными представлениями о здоровом питании: меньше консервированного, копчёного, острого, солёного и жирного, больше воды и физической активности.
На ранних этапах восстановления и при осложнениях рекомендуют перечисленные выше продукты употреблять в протёртом виде. Затем переходите на непротёртую пищу. Через несколько месяцев после операции можно пробовать вводить новые продукты и алкоголь в небольших количествах, однако от экстремально острой еды и тугоплавких жиров придётся отказаться совсем.
Как избежать осложнений?
Даже после удаления желчного пузыря могут появиться новые камни — теперь они будут в желчном протоке. После операции и перестройки организма важно не вернуться к старым вредным привычкам в питании. Без коррекции питания не обойтись.
Важнее всего снизить потребление холестерина — камни на 80% состоят из него.
Также для профилактики новых камней показано дробное питание — прием пищи запускает выделение желчи. Чем чаще приемы пищи, тем менее вероятен застой желчи.
Избежать застоя желчи помогают умеренные физические нагрузки. Через два месяца после операции показаны утренняя гимнастика и прогулки по 30-40 минут ежедневно, через полгода — бассейн. Напрягать мышцы пресса можно не раньше, чем через год.
Желчекаменная болезнь, холецистит и последующее хирургическое удаление желчного пузыря — это веский повод уделить внимание своему здоровью и питанию. Если соблюдать правильную диету и рекомендации врача, полноценной, здоровой и долгой жизнью без болей можно жить, даже без желчного пузыря.
Жизнь без желчного пузыря
Холецистэктомия — это операция по удалению желчного пузыря, которая спасает здоровье, а порой и жизнь больного. Камни, которые образуются в полости, могут сдвигаться и закупоривать протоки, вызывая жизнеугрожающие ситуации.
Как уже давно выяснили медики, человек вполне может жить без желчного пузыря, и довольно неплохо. Как добиться нормального качества жизни после операции?
Есть ряд правил, которые следует соблюдать. Некоторые — всего два-три месяца, ну а другим придется следовать всю жизнь.

Самое дешевое лекарство
Диета, которую назначают сразу после операции, — основной способ «научить» организм жить по-новому, без резервуара для желчи, того самого желчного пузыря.
Этот маленький орган ничего не вырабатывает, его функция — накапливать желчь и «по сигналу» открывать клапан и выпускать необходимое количество в желчевыводящие пути и тонкую кишку.
А вот если пузыря нет, то постоянно продуцируемая желчь просто течет.
Если организм здоров, то в желчном пузыре, поджелудочной железе, ее карманах и самой желчи поддерживается щелочная среда.
Если кислотность повышается, нарушается работа печени и поджелудочной, желчь изменяет биохимические свойства и начинает раздражать стенки желчных протоков, сфинктер Одди и тонкий кишечник.
В особенности тяжело повышенную кислотность переносят те, кому желчный пузырь удалили. Агрессивная среда в печени влияет на окружающие ткани, провоцирует спазмы, рефлюкс и забрасывается в желудок и пищевод.
Все это вызывает изжогу, тошноту, боль в верхней части живота, на которые часто жалуются после холецистэктомии.
И самый простой и эффективный способ — не допускать повышения кислотности при помощи щелочной диеты.
Хотя это и диета, но ограничения у нее вполне разумные и не строгие. А соблюдение правил помогает намного лучше медицинских препаратов.
Где скрываются кислоты?
Щелочная диета предусматривает отказ от кислых продуктов и введение в рацион продуктов щелочных.
Под строгим запретом в первые месяцы после операции и при ухудшении самочувствия будут сахар и сладости, красные сорта мяса, газировка, молоко и молочные продукты, белая пшеничная мука и мучные изделия, шлифованный белый рис, алкогольные напитки, а также все жирное, маринованное, острое, консервированное.
Если подробнее, то надо исключить свинину, баранину, жирную птицу и рыбу (семгу, форель, осетрину, скумбрию, палтуса и т. д.), все изделия из сдобы, в особенности с кремом, мороженое, шоколад и какао-продукты, кофе, специи и маринады, кислые фрукты и ягоды, щавель и шпинат, бобовые культуры, редиску, лук и чеснок, капусту, грибы, орехи и семена, соусы, включая майонез и кетчуп, крепкие бульоны.
Заболевания поджелудочной железы: причины и симптомы

Диета для повышения качества желчи
Основные принципы диеты: разнообразие, разделение продуктов, дробность приемов пищи, тщательная обработка. В сложные периоды все блюда должны быть приготовлены на пару или сварены, нельзя жарить, тушить, пассеровать. Что можно есть?
Хлеб стоит выбирать белый, причем есть его в подсушенном виде, из выпечки можно сухие сорта несдобного печенья, сушки. Первое блюдо — вегетарианский суп с протертыми овощами и/или крупой.
В качестве второго рекомендуются нежирное мясо, птица в виде котлет, фрикаделек, суфле, курятина без кожи, нежирные сорта рыбы в отварном виде.
Овощи (картошка, морковка, свекла, кабачки, цветная капуста) предпочтительны в виде пюре, запеканок. Крупы и макароны в виде жидких протертых и вязких каш (овсянка, гречка, рис, манка) или отварная вермишель.
Яйца в остром периоде рекомендуются в виде белковых омлетов, запеченных или приготовленных на пару (можно готовить в мультиварке). Некислые фрукты и ягоды употребляют в виде пюре, нектаров, киселя, муссов и т. д. Яблоки — только в печеном виде!
Из напитков предпочтительны щелочная минеральная вода, некрепкий чай (только после еды), отвары шиповника.
Растительные и сливочные масла есть можно и нужно, но добавлять их надо только в готовое блюдо.
Если нет реакции на молочные продукты, то выбирать надо нежирные виды молока, кефира, простокваши, творога, сыра, и есть в ограниченном количестве.
По мере улучшения состояния расширяют рацион за счет свежих фруктов и овощей, салатов, целых яиц, перестают протирать пищу, продукты можно тушить без отваривания.
Как правило, большинство пациентов вынуждены придерживаться этой диеты до полугода после удаления желчного пузыря.
В дальнейшем рекомендовано соблюдать основные принципы питания и адаптировать ассортимент, ориентируясь на свои ощущения и реакцию организма.
Важные принципы питания: о чем придется помнить всегда
Так как после удаления желчного пузыря резервуара для желчи больше нет, то самый важный принцип — не давать постоянно поступающей в тонкую кишку желчи раздражать стенки. Это значит, что питаться надо часто, 5-6 раз в день.
Хотя бы небольшие перекусы должны быть в течение дня постоянно. Это защитит пищеварительную систему от негативных последствий раздражения желчью.
Очень желательно (а в послеоперационный период и во время обострений обязательно) соблюдать принцип: один тип пищи за один прием. Смешивать салат, суп, второе и десерт — значит, вызывать повышенную нагрузку на органы пищеварения.
От комплексных обедов придется отказаться, иначе последует «наказание»: боль в эпигастрии, тошнота, отрыжка, изжога, метеоризм, диарея и/или запор.
Алкоголь, сигареты и кофе
А еще шоколад, жирная пища и другие провокаторы выделения желчи печенью могут сильно влиять на самочувствие. Это необязательно происходит сразу, скорее, речь идет о накопительном эффекте.
После операции от всех вредных привычек придется отказаться, ну а если жизнь без кофе и никотина не мила, то резко ограничить их количество и никогда не пить кофе и не курить на голодный желудок.
Спорт?
В устаревших рекомендациях спорт после холецистэктомии крайне нежелателен.
Но сегодня мы знаем, что гормон кортизол, который выделяется в процессе физической активности, помогает снижать тонус сфинктера Одди и литогенность желчи.
А значит, пробежки, плаванье, тренировки и все виды бесконтактного спорта пойдут только на пользу.
Что нужно знать, если операция только предстоит?
Есть два важных момента, которые необходимо знать тем, кто готовится к холецистэктомии.
Во-первых, на появление постхолецистэктомического синдрома влияет не только соблюдение диеты, но и особенности работы сфинктера Одди. Этот маленький участок трубки после удаления желчного пузыря берет на себя его функции, именно рядом с ним начинает накапливаться желчь.
Современные оперативные методики позволяют в процессе хирургического вмешательства (эндоскопом через двенадцатиперстную кишку) немного изменить особенности сфинктера Одди так, чтобы снизить вероятность его дисфункции в будущем.
Во-вторых, в современной медицине удаление желчного пузыря уже не «золотой стандарт» лечения. Есть органосохраняющие операции, при которых удаляют только камни, а сам пузырь остается на месте.
В России их до 2015 года, к примеру, проводили детям. У этих операций есть ряд противопоказаний и ограничений (основное — сегодня их проводят в массовом порядке только в Украине и Китае, и все за счет пациента).
Но и значительный ряд преимуществ от такой терапии тоже существует, поэтому при сомнениях стоит уточнить: возможно, есть шансы, что расставаться с этим маленьким, но нужным органом все-таки не придется.
Жизнь без желчного пузыря
Желчный пузырь и поджелудочная железа относятся к системе пищеварительных органов. Они тесно связаны между собой посредством выводных протоков и расположены практически рядом, поэтому патологический процесс в одном органе может быстро распространиться и на другой. Желчный пузырь является своеобразной емкостью для накопления желчи, откуда она периодически по желчевыводящим каналам поступает в тонкую кишку. Поджелудочная железа вырабатывает важнейшие пищеварительные ферменты и гормоны, и от ее состояния зависят многие процессы жизнедеятельности.
Но, к сожалению, нередки случаи, когда желчный пузырь или поджелудочную железу приходится удалять, чтобы спасти человеку жизнь. Каждая такая ситуация очень индивидуальна. Существуют определенные строгие показания к хирургическим вмешательствам, которые проводятся максимально щадящими способами. После них организм пациента должен как можно быстрее приспособиться к новому существованию, для чего человек после выписки из стационара получает от врача важные советы, касающиеся дальнейшего образа жизни. Согласно им, каждый пациент способен построить свою жизнь после удаления желчного пузыря и поджелудочной железы так, чтобы сохранить свой социальный статус, позитивный психоэмоциональный настрой и вполне достаточный уровень здоровья.
- Показания к удалению органов
- Советы человеку, оставшемуся без желчного пузыря
- Рекомендации после удаления поджелудочной железы
- Отзывы пациентов
Показания к удалению органов
Желчекаменная болезнь (ЖКБ) является главным показанием к удалению желчного пузыря. Этой патологией страдает почти треть взрослого населения, причем у многих пациентов наблюдается значительно выраженный калькулез желчного пузыря (множественные камни), а также закупорка конкрементами выводных протоков.
Опасность такого состояния огромна. Камни не дают возможности желчи нормально депонироваться и регулярно поступать в кишечник, растягивают стенки органа с постоянной угрозой их разрыва, становятся источником воспалительных явлений (холецистита), нередко полностью блокируют ток желчи. Кроме плохого самочувствия, постоянных болей в животе, тошноты, изжоги, существует возможность перехода воспалительного процесса на поджелудочную железу с развитием билиарного панкреатита, что намного ухудшает состояние больного.
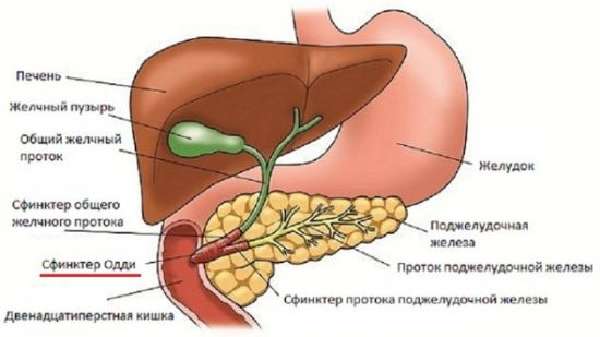
Протоки желчного пузыря и поджелудочной железы находятся в непосредственной близости друг от друга
В этих ситуациях пациентам рекомендуется провести удаление желчного пузыря, и как можно быстрее. Организм отлично приспосабливается к отсутствию органа, тем более, что он все-таки является отдельным участком пути желчевыведения, ведь сама желчь продуцируется в печени. Оставшихся протоков бывает вполне достаточно, чтобы обеспечить ее отток. Но каждый пациент должен строго выполнять врачебные рекомендации, чтобы обеспечить себе полноценную и здоровую жизнь без желчного пузыря.
Более сложная ситуация складывается, если необходимо удалить поджелудочную железу. Этот орган продуцирует панкреатический сок, содержащий комплекс пищеварительных ферментов, а также гормон инсулин, без которого невозможен правильный углеводный обмен.
В клинической практике встречается множество заболеваний поджелудочной железы, которые требуют ее полного или частичного удаления:
- острый панкреатит с некрозом органа и переходом воспалительного процесса на брюшину (перитонит);
- наличие гнойных абсцессов в органе;
- травмы железы с кровотечением;
- псевдокисты и кисты с негативными клиническими симптомами;
- злокачественные новообразования;
- хронический панкреатит с признаками обширного склероза органа.

После операции человек еще длительное время находится на диспансерном учете
В каждом случае индивидуально решается, как удалять поджелудочную железу: целиком или частично. Но в любой ситуации специалисты в вопросе о том, может ли человек жить без поджелудочной железы, уверены в том, что может, и еще долгие годы. Важно регулярно проходить обследование и получать необходимое лечение, а также соответствующим образом изменить свои привычки и образ жизни.
Советы человеку, оставшемуся без желчного пузыря
Как жить без желчного пузыря, волнует каждого, кто подвергся операции резекции органа. Врачи уверены, что жизнь без пузыря, «набитого» камнями и переполненного желчью, с растянутыми и воспаленными стенками, постоянно грозящими разорваться, с недостаточно проходимыми протоками, будет намного лучше и безопасней. Пациент избавится от постоянной угрозы осложнений, от болей и интоксикационного синдрома, от тошноты, изжоги и нарушений стула. Но, чтобы жизнь после удаления желчного пузыря стала действительно «безоблачной», человек должен приложить определенные усилия и знать важнейшую информацию.
Прежде всего, необходимо учитывать некоторые минусы, которые могут ожидать пациента после хирургического вмешательства. Их можно представить так:
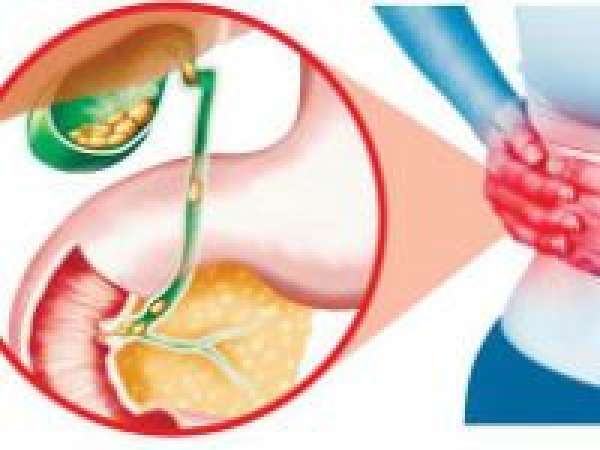 Дисхолия желчного пузыря
Дисхолия желчного пузыря
- Удаление депонирующего органа нарушает правильное перераспределение желчи. Она может «забрасываться» в желудок и поджелудочную железу.
- Могут обостриться фоновые хронические заболевания: дуоденит, гастрит, панкреатит, язвенная болезнь, синдром раздраженного кишечника.
- Нефизиологическое распространение желчи может спровоцировать манифестацию острого гастрита, эзофагита, панкреатита, язвенной болезни.
- Регулярное воздействие желчи на паренхиму и протоки поджелудочной железы может вызывать формирование хронического панкреатита, что влечет за собой выраженную функциональную недостаточность органа.
- Химический состав желчи не изменяется, она по-прежнему является «камнеобразующим» веществом, то есть можно сказать, что ЖКБ сохраняется;
- Остается функциональная недостаточность желчевыводящих протоков и сфинктеров, которая может проявляться болями спастического характера.
С этими возможными последствиями резекции желчного пузыря необходимо справляться, их даже можно полностью предотвратить. Для этого разработан целый комплекс реабилитационных мероприятий. Адаптация организма после операции заканчивается, как правило, в течение 1 года, при условии, что у пациента нет сопутствующих хронических заболеваний органов пищеварения. Если они имеются, то срок восстановления затягивается и сопровождается назначением пациенту соответствующей медикаментозной терапии.

Жирная пища будет противопоказана
В течение восстановительного периода прооперированный больной должен регулярно наблюдаться лечащим врачом и проходить клиническое, инструментальное и лабораторное обследование. Сроки – 1, 3, 6, 12 месяцев после операции. Уровень продуцирования желчи, состояние желчевыводящих каналов, степень переваривания пищи и функциональность пищеварительных органов определяются посредством следующих мероприятий:
- биохимические анализы крови;
- кровь на сахар;
- копрограмма;
- анализ кала на эластазу;
- УЗИ желчных путей и поджелудочной железы;
- при необходимости гастроскопия или рентгенография желудка.
Как жить после удаления желчного пузыря, подробно разъясняется каждому пациенту при выписке на амбулаторное лечение. В большинстве случаев серьезной медикаментозной поддержки не требуется, и главные коррекционные мероприятия касаются образа жизни и питания. Изменения в основном определяется тем, что желчь участвует в переваривании растительных и животных жиров и белков.
Все наставления пациенту можно выразить следующим образом:
- По показаниям регулярный прием лекарственных средств, которые улучшают качество желчи и ее текучесть (урсодезоксихолиевая кислота, Урсосан, Энтеросан), для дезактивации желчи (активированный уголь, Гевискон, Смекта), для снижения кислотности (Маалокс, Фосфалюгель), для купирования боли (Одестон, Дюспаталин).
- Соблюдение диеты.
- Нормализация физической активности.
Коррекция питания по праву считается ведущим направлением реабилитации пациентов после хирургического вмешательства. Отсутствие желчного пузыря требует соблюдения принципа дробного питания (6-7 раз в день, малыми объемами пищи), чтобы регулировать таким образом процесс выработки желчи в печени и ее поступление по протокам в тонкий кишечник. Важно соблюдать достаточный питьевой режим, до 2,5 литров жидкости в день, чтобы не допускать загущения желчи.

Активированный уголь поможет нормализовать пищеварение
В первый месяц после операции необходимо ограничить жирные продукты, жареные, копченые, маринованные. Блюда должны быть отварными или «на пару», а также протертыми. Затем можно постепенно расширять рацион, готовить пищу способами тушения и запекания. Через 3-6 месяцев после хирургического вмешательства пациент должен уже питаться без серьезных ограничений, но с уменьшением животных жиров. Его рацион должен включать в себя достаточно мяса, рыбы, птицы, молочных продуктов, овощей и фруктов. Через 1 год после операции адаптация организма к жизни без желчного пузыря должна закончиться.
Дополнительным, но не менее важным, реабилитационным направлением считается дозированная физическая нагрузка. Специальные физические упражнения можно начинать выполнять уже через месяц после удаления органа. Ежедневные пешие прогулки в течение 30 минут постепенно дополняются легкими упражнениями, призванными восстановить силу и гибкость всех мышечных групп.
Лучше заниматься в группах ЛФК, под наблюдением специалиста, так как укрепление мышц пресса, к примеру, разрешается только через 10-12 месяцев после операции. Структура физкультурного комплекса также определяется самочувствием человека, возрастом, сопутствующими заболеваниями. Грамотно проводимые занятия (смотрите фото), нормализуют продуцирование желчи и моторику желчевыводящих путей:

Каждое занятие должно иметь определенную структуру с постепенным нарастанием нагрузки 
Рекомендации после удаления поджелудочной железы
Как уже упоминалось, необходимость хирургического вмешательства и целесообразность удаления органа целиком зависят от диагноза и состояния пациента.
Можно ли жить без поджелудочной железы, если она удалена полностью? Разумеется, можно, но при условии, что человек будет получать адекватную заместительную терапию. Это означает, что все ферменты и гормоны, которые вырабатывает поджелудочная железа, должны получаться организмом в виде лекарственных препаратов.
При этом на продолжительность дальнейшей жизни оказывают влияние такие факторы, как частичная или полная резекция органа, возраст, состояние других пищеварительных органов, наличие хронических сопутствующих патологий. Также имеет значение, по поводу какого заболевания была проведена операция (например, злокачественная опухоль или доброкачественная киста).
Необходимо упомянуть, что, помимо явных плюсов радикального лечения, призванного сохранить человеку жизнь, имеются и некоторые недостатки данного метода. Прежде всего, это возможность развития таких осложнений, как перитонит, абсцесс, сепсис, сахарный диабет, кровотечения, стойкие нарушения деятельности кишечника.
В подавляющем большинстве случаев ранний послеоперационный период заканчивается благополучно, и после выписки стационара пациент получает следующие рекомендации:
- регулярное наблюдение у врача-эндокринолога и гастроэнтеролога;
- постоянная заместительная терапия ферментными препаратами;
- постоянная инсулинотерапия;
- ежедневная самостоятельная регуляция сахара в крови;
- строгий контроль питания, диета со значительным ограничением жиров и углеводов;
- абсолютный отказ от алкоголя и курения;
- регулярные физические нагрузки умеренной интенсивности.
Соблюдение указанных рекомендаций обеспечивает человеку еще многие годы полноценной и активной жизни, о чем свидетельствуют отзывы пациентов, подвергшихся хирургическим вмешательствам на поджелудочной железе или желчном пузыре.

Любые алкогольные напитки после операции на поджелудочной железе запрещены
Отзывы пациентов
Все пациенты, перенесшие операцию, осведомлены о последствиях в случае, если бы они от нее отказались. Поэтому жизнь после хирургического вмешательства, без боли и иных патологических проявлений, воспринимается ими, и вполне обоснованно, как настоящий подарок судьбы. Вот лишь некоторые отзывы:
Евгения Андреевна, 42 года: «Долгое время мучилась от калькулезного холецистита, и, наконец, решилась на операцию. Прошел уже год, чувствую себя отлично, все органы работают хорошо. Соблюдаю постоянную диету, и она пошла на пользу всему организму».
Станислав, 56 лет: «Довел себя до такого состояния, что весь желчный пузырь был забит камнями. Почти постоянные боли, изжога, тошнота, понос. После операции чувствую себя и здоровее, и намного моложе».
Семен Сергеевич, 63 года: «Из-за своего бывшего пристрастия к алкоголю я наконец лишился поджелудочной железы. Был бы умнее, не пил бы совсем. Теперь я на строгой диете и на лекарствах, но живой и вполне счастливый».
Александр Иванович, 58 лет: «Несколько лет назад перенес тяжелейший острый панкреатит, закончившийся операцией на поджелудочной железе. Еле выкарабкался. Уверен, что и без этого органа можно жить активно и интересно, соблюдая, конечно, диету и принимая препараты».
Сколько живут пациенты после удаления поджелудочной железы или желчного пузыря, зависит от многих факторов и, прежде всего, от диагноза. В любом случае, хирургическое вмешательство спасает их от смерти и дает возможность жить еще многие годы.
Жизнь без желчного пузыря

- Необходимость операции и способы ее проведения
- Что происходит в организме после удаления желчного пузыря?
- Возможные осложнения после операции
- Рекомендации врачей по поводу образа жизни после операции
- Видео по теме
Жизнь после удаления желчного пузыря может быть активной и полноценной. Это могут доказать пациенты, которые столкнулись с необходимостью делать подобную операцию и успешно прошли период восстановления. Наиболее строгие ограничения по поводу питания присутствуют в первые 1 или 2 месяца после холецистэктомии, пока организм не приспособится к изменениям. В этот период больной проходит периодические обследования у врача, поскольку существует риск развития опасных осложнений, даже если операция прошла успешно. Прожить без желчного пузыря можно долгую и полноценную жизнь без ограничений. Главное, вовремя обратиться к хирургу и следовать всем рекомендациям врача в период реабилитации.
Необходимость операции и способы ее проведения
Желчный пузырь — это орган, который принимает непосредственное участие в процессе переваривания пищи. Он накапливает желчь, которая синтезируется клетками печени, а затем по необходимости она поступает в кишечник. Там она участвует в процессах расщепления жиров, а также перерабатывает сложные вещества до более простых. Здоровый желчный пузырь в организме необходим, но при некоторых патологиях он не способен работать в нормальном режиме.
Существует несколько заболеваний, которые являются абсолютным показанием к холецистэктомии, то есть полному удалению органа. К ним относятся:
- острый холецистит — воспаление стенок пузыря, из-за которого существует риск прободения его стенок, попадания его жидкого содержимого в брюшную полость и развития перитонита;
- желчнокаменная болезнь из-за риска разрыва стенки пузыря и проникновения желчи в брюшную полость, а также закупорки желчных протоков;
- наличие камней в желчевыводящих протоках, которые не выходят естественным путем;
- появление полипов в полости желчного пузыря также может становиться показанием к его удалению, в зависимости от размера образований и скорости их роста;
- кальциноз желчного пузыря — это пропитывание его стенок соединениями извести, вследствие чего он становится плотным и не может работать в нормальном режиме.
Люди живут без желчного пузыря и не замечают последствия операции. Все патологии, которые являются показаниями к холецистэктомии, сопровождаются острой болью в области проекции желчного пузыря и расстройствами пищеварения. Желчь — это токсичный секрет, который предназначен для расщепления жиров и других веществ, поступающих в кишечник. Однако для тканей собственного организма она является не менее опасной. Если при развитии какого-либо заболевания билиарной системы стенки желчного пузыря или его протоков травмируются, а желчь поступает в брюшную полость, операцию приходится делать в экстренном режиме. Если она контактирует с брюшиной или внутренними органами, то вызывает их, воспаление. Такое состояние может провоцировать серьезные нарушения, вызывать кому и даже летальный исход.
Важным решением будет вовремя обратиться к хирургам и принять решение об операции. Современные методики позволяют ее выполнить с минимальным повреждением здоровых тканей и снизить риск развития осложнений. Существует две основные методики выполнения этой операции — лапароскопия и традиционный способ, когда орган извлекается через разрез брюшной стенки.
- Лапароскопическая холецистэктомия — это метод, который позволяет удалить желчный пузырь без разрезов. Процедура проходит через несколько небольших проколов с помощью специальных инструментов, которые не оставляют шрамов. После операции по удалению желчного пузыря таким способом больному не нужно надолго задерживаться в стационаре, можно вернуться к нормальной двигательной активности уже через несколько дней.
- Традиционный способ практически не используется. Его назначают только в том случае, если получить операционный доступ малоинвазивным способом невозможно или есть риск травмировать пузырь при операции. После удаления желчного пузыря традиционным методом пациент еще не менее недели находится в больнице под наблюдением врачей.
У большинства пациентов возникает вопрос о том, как жить без желчного пузыря и какие будут ограничения. Многие интересуются тем, сколько живут после операции и как отсутствие важного органа влияет на качество жизни. На самом деле люди отлично себя чувствуют уже спустя несколько месяцев и могут возвращаться к привычному образу жизни. Конечно, таким пациентам придется наблюдать за состоянием здоровья, стараться ограничивать себя в питании и избавиться от вредных привычек. Многим удается превратить эти минусы жизни без желчного пузыря в положительные стороны. Щадящая диета на основе полезных качественных продуктов полностью меняет и восстанавливает организм, а отказ от вредных привычек пойдет только на пользу.
Что происходит в организме после удаления желчного пузыря?
У людей, которым удалили желчный пузырь, пищеварительная система работает иначе. Для того чтобы избежать осложнений и повторного появления заболеваний гепатобилиарного тракта, нужно понимать, что происходит в организме после операции.
Желчный пузырь накапливает желчь и поставляет ее в просвет кишечника по необходимости. Благодаря наличию этого органа, токсичные вещества желчи не раздражают слизистую оболочку кишечника и находятся там только тогда, когда есть пища для переваривания. При удаленном желчном пузыре происходит ряд изменений, к которым организму необходимо адаптироваться:
- желчь не может накапливаться длительное время, поэтому она постоянно поступает в кишечник, а со временем начинает вырабатываться в меньших количествах;
- процессы пищеварения могут затрудняться, особенно при попытке переварить тяжелую пищу;
- спустя некоторое время организм адаптируется к изменениям, а желчь находится в небольшом количестве в желчевыводящих путях.
Возможные осложнения после операции
Несмотря на то что операция несложная и в большинстве случаев проходит успешно, больной должен знать, какие могут быть осложнения и последствия удаления желчного пузыря. В редких случаях развиваются следующие нежелательные состояния:
- воспаление желчевыводящих путей, которое в большинстве случаев связано с тем, что больной нарушает диету;
- послеоперационное воспаление внутренних органов или появление абсцессов, что можно объясняться попаданием инфекции в брюшную полость при традиционном способе операции;
- желчеистечение — это синдром, при котором желчь вытекает в брюшную полость в месте ее секреции в печени;
- повреждение стенок желчных путей — это явление, которое может возникать во время операции независимо от того, какой способ ее выполнения был выбран хирургом.
После операции больной периодически походит обследование для своевременного выявления возможных осложнений. Когда врач спрашивает о состоянии пациента, ему нужно рассказать, если возникали болезненные ощущения или расстройства стула. Органы брюшной полости необходимо осмотреть при помощи ультразвука, чтобы исключить возможность развития послеоперационного воспаления.
Рекомендации врачей по поводу образа жизни после операции
Главное условие для быстрого выздоровления — это соблюдение всех советов врачей. В основном они касаются режима питание после операции, поскольку в первое время больному придется столкнуться со строгими ограничениями.
Правильное питание
Питание — это основное требование врачей после холецистэктомии. В первые несколько дней больному придется ограничить себя в еде и питаться водой, отваром овощей, несладким чаем и овощным пюре. Пищу необходимо принимать часто, но небольшими порциями, поскольку желчь будет поступать в просвет кишечника постоянно.
На первой неделе после операции можно постепенно вводить новые продукты. Это будут кефиры, йогурты, нежирный творог, овощные и фруктовые пюре, жидкие каши и супы. Для приготовления блюд можно использовать небольшое количество растительного масла, но жареная пища еще противопоказана. Далее можно пробовать есть твердую пищу — овощи и фрукты, отварное нежирное мясо, сухари.
Полтора или два месяца после холецистэктомии больной должен соблюдать диету. Она направлена на то, чтобы облегчить переваривание пищи в просвете кишечника, нормализовать отток желчи и не допустить появления запоров. Среди запрещенных продуктов врачи перечисляют:
- жареные, жирные продукты, копчености, соленья;
- красную рыбу и икру;
- жиры животного происхождения во время приготовления пищи;
- пшеничный хлеб и свежую выпечку;
- кондитерские изделия, особенно с добавлением крема;
- шоколад, кофе, какао;
- алкогольные и газированные напитки.
В день необходимо питаться не менее 5 раз небольшими порциями. Вся пища должна быть приготовлена на пару или отварена без добавления жира. Продукты можно солить, но соусы запрещены. Особо полезны свежие фрукты и овощи, но их можно употреблять и после термической обработки. Каши можно готовить с добавлением небольшого количества растительного масла. Основу питания должны составлять жидкие супы — они улучшают работу кишечника и лечат запоры, которые часто возникают после подобной операции. Также в день рекомендуют выпивать несколько литров чистой негазированной воды. Она стимулирует работу желудочно-кишечного тракта, очищает его от токсинов и шлаков, разбавляет желчь.
Режим физических нагрузок
Адекватные физические нагрузки необходимы для выздоровления. Единственное, пациенту придется на время отложить занятия любым спортом, снизить нагрузку на мышцы брюшного пресса и избегать поднятия тяжестей. Особенно это касается тех, кто проходит период реабилитации после традиционного удаления пузыря через разрез на брюшной стенке.
В остальных случаях необходимо стараться двигаться как можно больше. Ежедневно стоит отправляться на пешую прогулку или проходить хотя бы небольшую дистанцию перед тем, как сесть в общественный транспорт. Такая активность окажется полезной для многих процессов в организме:
- препятствует образованию спаек, которые могут появляться после операции и влиять на работу внутренних органов;
- стимулирует перистальтику кишечника, что важно в период адаптации к жизни без желчного пузыря;
- нормализует кровообращение, восстанавливает состояние сердца и сосудов.
При лапароскопии можно постепенно возобновлять занятия спортом уже спустя месяц после операции. При традиционном способе этот период продлится дольше, но со временем также можно будет вернуть спортивную форму. Также необходимо следить за лишним весом. Если болезнь, которая стала причиной удаления желчного пузыря, была спровоцирована неправильным питанием, у пациента с большой степенью вероятности будет лишний вес. Его следует довести до показателей нормы и стараться удерживать.
Медикаментозное лечение
По необходимости врач может назначить специальные медикаменты для поддержки печени — гепатопротекторы (Урсофальк, Гепабене, Эссенциале, Овесол). Они восстанавливают структуру печени, которая связана с билиарной системой и принимает непосредственное участие в образовании желчи. Гепатоциты могут повреждаться под воздействием токсинов, вредной пищи, которую больной принимал перед операцией, а также препаратов для наркоза. Медикаменты способны поддержать работу клеток печени и стимулировать их деление. Вместо одного гепатоцита образуется два новых, таким образом происходит быстрая регенерация печени.
Жизнь без желчного пузыря может быть полноценной и насыщенной. Рекомендации врача по поводу периода реабилитации относятся в основном к первым месяцам после операции, а затем можно возвращаться к привычному режиму. Пациенту иногда будет разрешен даже алкоголь в небольших количествах и другие вредные продукты. Однако лучше позаботиться о своем здоровье, поскольку неправильное питание и вредные привычки в большинстве случаев и становятся причиной удаления желчного пузыря. Стоит привыкнуть есть бананы вместо шоколада, пить компоты вместо газированных напитков, заменить курение на более полезное времяпрепровождение, и организм будет работать без сбоев еще долгое время.
Как жить без желчного пузыря — трудное наследство
Сегодня малотравматичные и быстрые операции по удалению желчного пузыря получили широкое распространение во всем мире. Однако последствия хирургического вмешательства нередко вызывают проблемы со здоровьем.Часто пациентов беспокоит вопрос, как жить без желчного пузыря.
Ниже публикую свои ответы на вопросы корреспондента «ЗОЖ» Юлии Кирилловой, которой я рассказала об особенностях перестройки организма, лишенного одного из звеньев пищеварительной системы, и преодолении проблем, с ней связанных.
Чем плохо, если желчный пузырь удаляют, чтобы освободить организм от желчных камней?
Конечно, избавиться от желчнокаменной болезни наиболее простым способом – мечта и пациента, и гастроэнтеролога. Но при этом надо предусматривать все возможные последствия такого шага.
Ведь еще на стадии подготовки к операции и при ее проведении возникает опасность недооценки множества факторов. Это диагностические ошибки, когда за камни принимают более мягкие сгустки желчи — сладж, а удаление желчного пузыря вообще без камней неизбежно влечет осложнения.
Возможность повреждения желчных протоков, которая не зависит иногда даже от искусности хирурга, может потребовать повторной операции и длительной реабилитации. Кроме того, незамеченные камни могут остаться в протоках и стать причиной острого холангита (воспаления протоков) и механической желтухи.
Вырабатываемая печенью желчь поступает в желчный пузырь, где концентрируется, и оттуда следует в 12-перстную кишку, участвуя в переваривании жиров и белков пищи. Лишенная в результате холецистоэктомии – операции по ликвидации естественного хранилища желчи (желчного пузыря) c камнями — регулярность движения желчи нарушается. И теперь желчь участвует не только в пищеварении, но может забрасываться в желудок, обжигая слизистую, грозя гастритом, эзофагитом, желчными поносами.
За анатомическими изменениями следуют биохимические. И функциональные сбои ЖКТ – наиболее распространенные.
Расскажите об этих нарушениях подробнее
Образование и выведение желчи происходит в новых анатомических условиях. Адаптация к ним в случае успешной операции занимает около года.
Но нередко после операции обостряются существовавшие до нее болезни (дуоденит, язва, рефлюкс-эзофагит, синдром раздраженного кишечника) и хронический билиарный панкреатит – состояние поджелудочной железы, больше всего страдающей при наличии камней и нарушении функции в желчном пузыре.
Из-за потери пузырного резервуара, вырабатываемая печенью желчь в большом количестве (до 1,5 литра в сутки) сразу же попадает в протоки. Давление в них увеличивается, возникает воспаление, а с ним – боль и диспепсия (понос). К тому же патологически повышен тонус сфинктера Одди – гладкой кольцевой мышцы, которая управляет поступлением желчи в 12-перстную кишку. Словом, хронический панкреатит, считайте, обеспечен, а с ним – нарушение ферментативной активности поджелудочной железы, переваривания пищи и обмена веществ.
И как вы предлагаете спасаться от всех этих неприятностей?
Все дело в том, что удаление желчного пузыря от появления новых камней не защищает, т.е. желчнокаменная болезнь сохраняется. Ведь печень продолжает продуцировать все ту же «камнеобразующую» желчь. И регуляторы тока желчи – система желчных протоков и сфинктеров могут обнаруживать свою недостаточность спазмами и болевыми приступами в животе.
При этом в течение 1-3-6 месяцев необходимо проводить:
- биохимические исследования крови для определения сахара крови,
- рентген или гастроскопию желудка (по показаниям),
- УЗИ поджелудочной железы и желчных протоков,
- копрологический анализ кала (на переваривание пищи),
- современное лабораторное исследование Эластазы панкреатической в кале. Простейший диагностический тест, разработанный отечественными учеными биофака МГУ указывает на ферментативную недостаточность поджелудочной железы (менее 200 мкг) и требует длительной заместительной ферментной терапии.
Каким образом можно исправить операционные последствия?
Если операция прошла успешно и отсутствуют хронические заболевания ЖКТ, то специфическое лечение после удаления желчного пузыря не нужно.
Чтобы желчь не застаивалась в протоках, вполне достаточно регулярно питаться, небольшими порциями, пить достаточно чистой воды между едой, периодически заваривать шиповник в виде чая.
Есть надо понемногу, но часто (6-7 раз в день), не забывая, что каждая трапеза способствует активному выбросу желчи в 12-перстную кишку. Щадящая диета с отварными, протертыми блюдами рекомендуется только в первый месяц после операции с ограничением (но не исключением!) жиров. Возвращение к нормальному рациону должно произойти в течение 3-6 месяцев. Это залог успешной адаптации. Полноценное питание включает достаточное количество белков (мясо, рыба, сыр, творог) и углеводов (белый хлеб, каши, фрукты, овощи).
Очень полезны богатые клетчаткой салаты. Например, простейшие: из шинкованой и отжатой капусты и томатов (1:1) или измельченной на крупной терке моркови и репы (поровну) с добавкой салата, заправленных сметаной или растительным маслом.
Отличное подспорье для нормализации стула и улучшения качества желчи – добавление в любое блюдо пшеничных отрубей. Их можно принимать и отдельно, залив 200 г кипятка 2-3 столовые ложки, дать настояться не менее 2 часов (или в течение ночи) и принимать — сначала по 1 ч. ложке в каждый прием пищи, запивая водой или добавляя их к пище.
Дробное питание надо сочетать с частым питьем чистой воды. Между едой стоит выпивать по стакану воды. Относительно минеральной воды единого мнения у гастроэнтерологов нет. Я полагаю, что не помешает слабоминерализованная негазированная щелочная вода (вроде «Белинска киселка» из Славакии, Донат из Словении, Славяновская, Боржоми, Ессентуки №4 20-дневным курсом через 6 месяцев после операции.
Что скажете о лекарствах?
Самое распространенное среди назначений – улучшающая качество желчи и работу печеночных клеток урсодезоксихолиевая кислота (по 250-500 мг на ночь). Хенотерапия («хено» означает желчь) – лечение желчными кислотами животных и птиц обычно предполагает использование Урсосана и Урсофалька, положительное действие оказывает отечественный препарат Энтеросан.
Для связывания желчных излишков в кишечном тракте (особенно при поносах) обычно прописывают сорбенты — активированный уголь (по 5-10 таблеток на ночь), смекту (по 1 пакетику 1-3 раза в день), Гевискон, а также обладающие сорбирующими свойствами нейтрализующие соляную кислоту антацидные препараты Маалокс, Альмагель, Фосфалюгель. Универсальным сорбентом является семя льна. Суточная норма -1-2 ч. ложки на стакан горячей воды при послаблении и 3-4 ч. ложки при задержке стула, выдержанные примерно 8-10 часов.
При спазмах гладкой мускулатуры сфинктера Одди человека преследует боль. Проблему расслабления решают с помощью спазмолитиков. Хорошо зарекомендовали себя в этом отношении Дюспаталин (по 200 мг 2 раза в день курсом 10 дней) и Дицетел (по 1 таблетке 3 раза в день 3-6 недель, Одестон по 1 табл. 3 раза в день перед едой (снимает боли, является мягким желчегонным).
При появлении поносов, метеоризма, или запоров, что часто сопровождается нарушением микрофлоры кишечника назначаются кишечные антипептики (Интетрикс или Эрцефурил по 1 капсуле 3 раза в день после еды 5-7 дней, Фуразалидон (по 1 таблетке 3-4 раза после еды курсом 10 дней), Бисептола.
Если же для лечения требуются противовоспалительные и спазмолитические средства одновременно, используют целебную силу растений. Скажем, 3 ст. ложки цветов ромашки заваривают 0,5 л кипятка и, выдержав 15 минут на водяной бане, пьют по 1/3 стакана 3 раза в день с добавкой пары ст. ложек меда.
Кажется, пора уже поговорить о растительных средствах лечения
Их великое множество и не только аптечных, вроде желчегонных чаев, сиропа шиповника холосас, экстракта кукурузных рыльцев, но особенно — рецептов фитотерпевтов и народных целителей.
При расстройстве желудка:
От послабления выручают богатые пищевыми волокнами ягоды черемухи (3 части) и черники (2 части).
Залив на 20 минут 2 ст. ложки смеси сорбентов с вяжущим вкусом, пьют настой по ¼ стакана натощак утром и между приемами пищи. Аналогичным эффектом обладает 30-минутный настой 2 ч. ложек соплодий ольхи (2 части) и корневища змеевика (1 часть), залитых стаканом кипятка. Эту порцию пьют в три приема.
При стойких запорах:
До и после операции помогает варенье из провернутых через мясорубку кураги, чернослива, инжира по 300 г с добавкой александрийского листа-сены (50 г) и меда (200 г). Варенье едят по 1 ч. ложке за ужином или в течение дня 1-3 раза с чаем или запивая водой.
Обезболивающий и сорбирующий сбор:
В своей многолетней практике при всех нарушениях, связанных с ликвидацией желчного пузыря, я обычно прописываю оптимально составленный и весьма эффективный сбор владимирского травника С.И. Михальченко. В него входят растения с обезболивающим и сорбирующими свойствами — корни лопуха, листья шалфея и подорожника, побеги черники, травы спорыш, мята, череда и зверобой, цветы календулы и ромашки. Берут поровну – 50-100г.
Залив 1 десертную ложку (10 г) смеси 0,5 л кипятка в термосе на ночь, и затем процедив, настой принимают по 150 мл за час до еды 2- 3 раза в день.
Хранят снадобье в холодильнике, перед употреблением разогревают, добавляя горячей воды.
Курс 3-4 месяца 10 дней прием и 2 дня перерыв.
При панкреатите:
В случае осложнения в виде панкреатита — верного спутника желчнокаменной болезни, я прописываю сбор Михальченко, содержащий травы с противовоспалительным и спазмолитическим действием (ромашка, календула, череда, зверобой, подорожник, зверобой), сорбирующими и вяжущими свойствами (черника, шалфей). В его составе – соцветия ромашки и календулы, травы череда, зверобой, спорыш, лист шалфея и подорожника, побеги черники, корни лопуха.
Залив 1 десертную ложку смеси 0,5 л кипятка в термосе на ночь, затем пьют 3 раза в день за час до еды по 150 мл в течение 10 дней.
После двухдневного перерыва – продолжение курса 1 – 3 месяца.
Хранят настой в холодильнике.
Желчегонный сбор:
А вот с желчегонными сборами и травами нужно быть осторожно. Интерес представляет барбарис обыкновенный, обладающий желчегонным, противовоспалительным, обезболивающим действием, спазмолитическим и применяется при желчнокаменной и мочекаменной болезни, постхолецистэктомическом синдроме, хроническом панкреатите.
Препараты: Настой листьев барбариса 10 г на 200 мл горячей воды, закрыть крышкой и нагреть в кипящей водяной бане 15 минут, охлаждают 45 минут при комнатной температуре, оставшееся сырье отжимают. Объем полученного настоя доводят кипяченой водой до 200 мл.
Прием: По 1 столовой ложке 3-4 раза в день за 15 минут до еды в течение месяца, перерыв 2 недели возможно повторный курс (до 3-4 месяцев).
Берберин бисульфат в таблетках по 0,005 г 2-3 раза в день перед едой в течение месяца. Повторный курс через 10 дней перерыва. Противопоказаний нет. После основного курса не более 2 курсов.
Как жить без желчного пузыря, возможна ли физическая нагрузка?
Через месяц-полтора после операции пора приступать к упражнениям. Лучше всего начинать с пешеходных прогулок, 30-40-минутная ходьба на свежем воздухе препятствует застою желчи и улучшает кислородную насыщаемость организма. А через несколько дней можно делать легкую зарядку. После 2-3-минут ходьбы выполняют упражнения в положении лежа или стоя, повторяя 4-6 раз. 
- Лежа на спине, ноги прямые, руки вдоль туловища. На выдохе согните ногу, максимально приближая ее к животу, на вдохе — выпрямите. Тоже другой ногой.
- Лежа на спине, руки на поясе, на выдохе поднимите и отведите прямую ногу в сторону, на вдохе – опустите. Тоже другой ногой.
- Лежа на спине, ноги согнуты, руки вдоль туловища. На вдохе скользя пятками по полу, медленно вытянуть ноги, на выдохе— так же медленно согнуть их.
- Лежа на боку, ноги прямые, одна рука—на поясе, другая—за головой. На выдохе согните лежащую сверху ногу, на вдохе разогните. То же повернувшись на другой бок.
- Стоя, ноги на ширине плеч, кисти к плечам делайте круговые движения локтями по 8—10 раз вперед и назад. Дыхание произвольное.
- Стоя, ноги на ширине плеч, руки на поясе. На вдохе отведите локти назад, на выдохе вернитесь в исходное положение. 6—8 раз. Или поворачивайте корпус вправо-влево, разводя руки в стороны.
Наклоны, подъем ног и корпуса из положения лежа, другие упражнения на пресс разрешены не раньше, чем спустя полгода после операции и при хорошем самочувствии. А тяжелая физическая нагрузка, особенно связанная с напряжением мышц живота, может быть доступна только через год во избежание образования послеоперационной грыжи.
Вопросы по статье задавайте в комментариях, хотите обратиться лично и конфиденциально — наверху кнопка «Задать вопрос». Первичная консультация — бесплатно.